慢性肾衰竭
正确答案:
慢性肾衰竭简称慢性肾衰(CRF),是各种慢性肾脏疾病因肾单位受损而出现缓慢进行性不可逆的肾功能减退以至衰竭。慢性肾衰是一种常见病,预后差。
【病因及发病机制】
1.病因 各种原发性和继发性肾脏疾病进行性恶化,最后都可导致肾衰竭。我国慢性肾衰的病因,以原发性慢性肾小球肾炎多见,其中最常见的是IgA肾病。继发性肾脏病常见于糖尿病肾病、系统性红斑狼疮性肾炎、高血压性肾硬化等,但由于生活习惯等的改变,继发性肾衰的比例明显增高。如美国以糖尿病肾病为CRF的最主要病因。
2.发病机制
(1)慢性肾衰进行性恶化的机制 各种免疫性或非免疫性的病因,引起肾脏损害后,肾功能均呈进行性恶化,直至终末期肾衰为止。其发生机制有几方面。
1)肾实质减少与健存肾小球血流动力学改变。
2)肾小球通透性改变。
3)脂质代谢紊乱。
4)肾小管高代谢。
(2)尿毒症的发病机制 慢性肾衰的晚期,临床上出现一系列症状,即为尿毒症。其产生的主要学说有:
1)尿毒症毒素说:慢性肾衰进行性加重后,体内有二百多种物质的水平比常人高,其中部分具有毒性。如尿素的分解产物氰酸盐能与氨基酸N端结合,改变其三级结构,破坏细胞,抑制酶的活性,引起软弱、腹泻、肠出血、体温下降、昏迷等;某些氨基酸和肌酐代谢产生的胍类物质可引起恶心、呕吐、腹泻、贫血、糖耐量降低、血浆纤维蛋白原升高、钙吸收减少、胃及十二指肠溃疡和出血、抽搐和意识障碍等;过多的生长激素、甲状旁腺素、胰岛素、p:微球蛋白等均可能有毒性作用。上述毒性物质按分子量可分为:①小分子物质(<500D);②中分子物质(500~5000D);③大分子物质(>5000D)。这些物质在体内积聚,是损害机体产生尿毒症症状的主要原因。
2)矫枉失衡学说:慢性肾衰时,体内某些毒性物质的积聚,并非全部因肾脏清除功能减弱所致,肾功能下降后造成体内代谢失衡,为适应和矫正此过程,机体增加产生某些物质,于是又出现新的不平衡,此即矫枉失衡学说。如CRF时肾排磷减少,导致血磷上升、血钙下降,因而机体调节性地增加分泌甲状旁腺素以排磷升钙,而当甲状旁腺素升高时,细胞内钙含量增高,可引起细胞线粒体功能丧失和细胞死亡。
【临床表现】
1.水、电解质及酸碱平衡紊乱
(1)水代谢紊乱 早期因肾小管的浓缩功能减退,出现多尿(>2500ml/24h)、夜尿增多(夜尿量>日尿量),晚期肾小管的浓缩稀释功能严重损害,排出等张尿(尿渗透压与血浆渗透压相似),随后发展为肾小球滤过减少,出现少尿(<400ml/24h),严重者可无尿(<100ml/24h)。因此,CRF患者不加区别地限制水摄入或过多饮水,既可脱水也可水潴留。
(2)电解质紊乱 早期因肾小管重吸收钠能力减退而出现低钠血症,晚期因尿钠、钾、镁、磷排泄减少而出现高钠、高钾、高镁、高磷血症。CRF时因钙摄入减少和小肠吸收障碍、维生素D代谢改变及磷的蓄积等导致低血钙。高钾血症可并发严重心律失常。低钙血症可致抽搐,但当并发酸中毒时,由于血中游离钙较高,可不出现,一旦补碱纠正后,因血钙下降,即可发生抽搐。
(3)代谢性酸中毒 酸性代谢产物潴留、肾小管重吸收碳酸氢盐的能力降低、肾小管排H 减少、肾小管造氨能力下降是代谢性酸中毒的主要原因。常表现为乏力,反应迟钝,呼吸深大,甚至昏迷。酸中毒可加重高钾血症。
减少、肾小管造氨能力下降是代谢性酸中毒的主要原因。常表现为乏力,反应迟钝,呼吸深大,甚至昏迷。酸中毒可加重高钾血症。
2.各系统表现
(1)消化系统 食欲不振、厌食、恶心、呕吐、口有尿味、消化道炎症和溃疡、呕血、便血及腹泻等。由于进食少,吐泻可导致或加重水和电解质紊乱。
(2)神经系统 毒素蓄积,水、电解质和酸碱平衡紊乱等,可出现乏力、精神不振、记忆力下降、头痛、失眠、四肢发麻、肌痛、肌萎缩、情绪低落。晚期可出现构音困难、扑翼样震颤、多灶性肌痉挛、手足抽搐,进而意识模糊、昏迷。
(3)血液系统 肾脏产生促红素减少、存在红细胞生长抑制因子、红细胞寿命缩短、营养不良等是CRF时贫血的主要原因。白细胞趋化性受损、活性受抑制,淋巴细胞减少等导致免疫功能受损,易致感染。因血小板功能异常,常有出血倾向。
(4)心血管系统 血容量增加和肾素一血管紧张素一醛固酮活性增高可致血压升高,高血压、容量负荷加重、贫血等可使心功能不全,血尿素增高可致心包炎。
(5)呼吸系统 可出现过度换气,胸膜炎,肺钙化等。
(6)其他 血甘油三酯升高。血浆白蛋白降低肾脏合成1,25(OH) D
D 减少。甲状旁腺功能亢进。铝沉积可导致肾性骨病,表现为骨痛、近端肌无力、骨折及身高缩短。骨外钙化导致皮肤瘙痒。淀粉样物质沉着引起腕管综合征等。
减少。甲状旁腺功能亢进。铝沉积可导致肾性骨病,表现为骨痛、近端肌无力、骨折及身高缩短。骨外钙化导致皮肤瘙痒。淀粉样物质沉着引起腕管综合征等。
【实验室及其他检查】
1.血液检查 ①贫血明显,血红蛋白常<80g/L,为正红细胞性贫血;②血浆白蛋白下降,多<30g/L;③血尿素氮、血肌酐升高;④酸中毒时,二氧化碳结合力下降,血气分析显示代谢性酸中毒;⑤常有低血钙、高血磷、高血钾。
2.尿液检查 尿蛋白量多少不等(随原发病和尿量而定),晚期因肾小球大部分已损坏,尿蛋白反减少。尿沉渣检查,可有不等的红细胞、白细胞和颗粒管型。尿渗透压降低,甚至为等张尿(尿比重固定在1.010左右)。
3.肾功能 ①内生肌酐清除率下降;②肾小管浓缩稀释功能下降;③肾血流量及同位素肾图示肾功能受损。
4.其他 X线、B超、CT等检查,肾脏常缩小。
【诊断】
1.诊断 原有慢性肾脏病史,出现厌食、恶心、呕吐、腹泻、头痛、意识障碍时,应考虑CRF。对只因一些常见的内科症状如乏力、厌食、恶心、胃纳不佳、贫血、高血压等就诊的患者,要排除本病的可能。肾功能检查有不同程度的减退。
2.肾功能不全的分期
(1)肾功能不全代偿期 肌酐清除率(Ccr)>50%,血肌酐(Scr)<133μmol/L(1.5mg/dl),一般无临床症状。
(2)肾功能不全失代偿期 Ccr25%~50%,Scr133~221/μmol/L(1.5~2.5mg/dl),临床上可出现轻度贫血、乏力、夜尿增多。疲劳、感染、进食蛋白质过多、服用损害肾功能的药物等可加剧临床症状。
(3)肾衰竭期——尿毒症早期 Ccr10%~25%,Scr221~442μmol/L(2.5~5.0mg/dl),临床上大多有明显贫血、消化道症状,可出现轻度代谢性酸中毒及钙磷代谢紊乱,水及电解质紊乱尚不明显。
(4)肾衰竭终末期——尿毒症晚期 Ccr<10%,Scr>442μmol/L(5.0mg/dl),临床上出现各种尿毒症症状,如明显贫血、严重恶心、呕吐以及各种神经系统并发症等。水、电解质和酸碱平衡明显紊乱。
【治疗】
1.延缓慢性肾衰竭进展的具体措施
(1)营养疗法 低蛋白低磷饮食主要通过减少残存肾小球硬化和减轻氮质血症而延缓CRF进程。控制蛋白质摄入量,应保证其基本生理需要,即每天0.5~0.6g/kg,否则易致负氮平衡和营养不良。当蛋白摄入量小于每天0.5g/kg时,应适当补充必需氨基酸或酮酸,可口服开同片(ketosteril)4~8粒,每天3次,并保证摄入足够热量。低蛋白饮食时应以高生物效价蛋白(动物蛋白)为主,但在加用必需氨基酸后,食物蛋白的种类可任选。一般CRF患者每天热量为125.52~167.36kJ/kg(30~40kcal/kg)。除了蛋白质外,碳水化合物与脂肪热量之比约为3:1。如果热量不足尚可增加蔗糖、麦芽糖与葡萄糖的摄入。饮食应保证低磷、适当的钙。维生素以B族、C、E为主。微量元素以铁、锌为主,避免摄入铝。
(2)纠正水、电解质失衡和酸中毒
1)水、钠失衡:每天入水量应为前一天尿量外加500ml左右,如出汗多或发热等,可酌情增加。水、钠潴留时用呋塞米或布美他尼等强效利尿剂,噻嗪类在Ccr<30ml/min时常无效。轻度低血钠,不必处理,若血钠<130mmol/L且有相应症状时,酌情补钠。
2)低钾血症和高钾血症:前者可口服橙汁、10%氯化钾等,但应注意尿量,少尿者慎重。CRF时常有高血钾,除控制含钾食物、药物的摄入,避免输库存血外,可用利尿剂增加排钾,可口服降血钾树脂,每次15~30g,用水100ml调服,每天1~2次,便秘时,可同服20%甘露醇30ml。当血钾>7mmol/L,用10%葡萄糖酸钙10ml静脉注射,胰岛素加入5%~10%葡萄糖液中静脉滴注,胰岛素与葡萄糖的比例为1U:(3~5)g。紧急时应血透或腹透排钾。
3)低血钙与高血磷:前者与活性维生素D 不足有关,可口服1,25(OH)
不足有关,可口服1,25(OH) D
D (罗盖全),每天0.25~0.5μg;严重甲状旁腺功能亢进者可用1,25(OH)
(罗盖全),每天0.25~0.5μg;严重甲状旁腺功能亢进者可用1,25(OH) D
D 冲击疗法,每天2~4μg口服或静脉滴注,每周2~3次,同时口服葡萄糖酸钙或碳酸钙,应严密监测血钙浓度。低血钙抽搐时以10%葡萄糖酸钙10~20ml静脉滴注。高血磷时,可用磷结合剂如碳酸钙,随饮食服用,每天3~0g,分3次服。
冲击疗法,每天2~4μg口服或静脉滴注,每周2~3次,同时口服葡萄糖酸钙或碳酸钙,应严密监测血钙浓度。低血钙抽搐时以10%葡萄糖酸钙10~20ml静脉滴注。高血磷时,可用磷结合剂如碳酸钙,随饮食服用,每天3~0g,分3次服。
4)酸中毒:口服碳酸氢钠,一般3~10g/d,分3次服。严重者,需静脉滴注5%碳酸氢钠,并根据血气分析或二氧化碳结合力结果调整用量。
(3)纠正贫血 贫血对肾脏、心血管和其他脏器均不利,故应及早开始治疗,可应用促红细胞生成素(EPO),如罗可曼2000U,每周2-3次皮下注射。纠正贫血的靶目标值为Hct33%~36%(Hb为110g/L),维持剂量因人而异,应经常检查血常规和网织红细胞。如EPO疗效不佳时,应排除缺铁、感染、慢性失血、纤维性骨炎、铝中毒等因素存在。EPO的不良反应主要有高血压、血钾升高、高凝状态等。血清铁蛋白<100ng/ml和(或)转铁蛋白饱和度<20%时可诊断为铁缺乏,应补充铁剂。如有叶酸或维生素B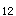 缺乏的依据,即可补充。
缺乏的依据,即可补充。
(4)血管紧张素转换酶抑制剂(ACEI)和血管紧张素Ⅱ受体拮抗剂 多中心、双盲、大样本的对照试验[AIPRI试验,贝那普利(洛汀新)延缓多种病因引致慢性肾功能不全进程的试验]显示,血肌酐在130~350μmol/L范围的肾病患者,经贝那普利10mg每天1次治疗后,与对照组相比,贝那普利组达终点(定义为血肌酐水平升高至基线值2倍或需要透析治疗)的危险性降低53%。此外,贝那普利还可以降低血压和显著减少蛋白尿。ACEI治疗初期,患者的血肌酐可能暂时升高,幅度在30%~50%还是可以接受的,短期的血肌酐升高,有助于长期维护GFR。如血肌酐>350μmol/L,在未透析的情况下,最好不用ACEI,除非因其他严重情况而必须应用,要权衡利弊,谨慎选择有高度肾脏亲和力、双通道排泄的ACEI如贝那普利。此类药物常见不良反应为咳嗽和血钾升高。血管紧张素Ⅱ受体拮抗剂无咳嗽不良反应,常用氯沙坦(科素亚)50mg/d。
(5)积极控制高血压 高血压可加速肾脏病的恶化,可选用钙离子拮抗剂、ACEI、α受体阻滞剂、β受体阻滞剂,有尿者尚可用利尿剂。
(6)吸附剂治疗 氧化淀粉和其类似制剂口服后,能结合肠道内的尿素随粪便排出以降低BUN。因BUN非构成尿毒症的主要原因,故氧化淀粉的意义较局限。
2.肾脏替代疗法 主要包括维持性血液透析、腹膜透析及肾移植。透析治疗CRF的目的是:①延长患者生命;②有助于可逆急性加重因素的CRF患者度过危险期;③肾移植术前准备及肾移植后发生急、慢性排异反应,治疗失败后的保证措施。
移植肾的存活率随着新型免疫抑制剂如环孢素A、骁悉等的应用而提高,发展趋势是诱导免疫耐受而减少排异反应和干细胞移植。
【病因及发病机制】
1.病因 各种原发性和继发性肾脏疾病进行性恶化,最后都可导致肾衰竭。我国慢性肾衰的病因,以原发性慢性肾小球肾炎多见,其中最常见的是IgA肾病。继发性肾脏病常见于糖尿病肾病、系统性红斑狼疮性肾炎、高血压性肾硬化等,但由于生活习惯等的改变,继发性肾衰的比例明显增高。如美国以糖尿病肾病为CRF的最主要病因。
2.发病机制
(1)慢性肾衰进行性恶化的机制 各种免疫性或非免疫性的病因,引起肾脏损害后,肾功能均呈进行性恶化,直至终末期肾衰为止。其发生机制有几方面。
1)肾实质减少与健存肾小球血流动力学改变。
2)肾小球通透性改变。
3)脂质代谢紊乱。
4)肾小管高代谢。
(2)尿毒症的发病机制 慢性肾衰的晚期,临床上出现一系列症状,即为尿毒症。其产生的主要学说有:
1)尿毒症毒素说:慢性肾衰进行性加重后,体内有二百多种物质的水平比常人高,其中部分具有毒性。如尿素的分解产物氰酸盐能与氨基酸N端结合,改变其三级结构,破坏细胞,抑制酶的活性,引起软弱、腹泻、肠出血、体温下降、昏迷等;某些氨基酸和肌酐代谢产生的胍类物质可引起恶心、呕吐、腹泻、贫血、糖耐量降低、血浆纤维蛋白原升高、钙吸收减少、胃及十二指肠溃疡和出血、抽搐和意识障碍等;过多的生长激素、甲状旁腺素、胰岛素、p:微球蛋白等均可能有毒性作用。上述毒性物质按分子量可分为:①小分子物质(<500D);②中分子物质(500~5000D);③大分子物质(>5000D)。这些物质在体内积聚,是损害机体产生尿毒症症状的主要原因。
2)矫枉失衡学说:慢性肾衰时,体内某些毒性物质的积聚,并非全部因肾脏清除功能减弱所致,肾功能下降后造成体内代谢失衡,为适应和矫正此过程,机体增加产生某些物质,于是又出现新的不平衡,此即矫枉失衡学说。如CRF时肾排磷减少,导致血磷上升、血钙下降,因而机体调节性地增加分泌甲状旁腺素以排磷升钙,而当甲状旁腺素升高时,细胞内钙含量增高,可引起细胞线粒体功能丧失和细胞死亡。
【临床表现】
1.水、电解质及酸碱平衡紊乱
(1)水代谢紊乱 早期因肾小管的浓缩功能减退,出现多尿(>2500ml/24h)、夜尿增多(夜尿量>日尿量),晚期肾小管的浓缩稀释功能严重损害,排出等张尿(尿渗透压与血浆渗透压相似),随后发展为肾小球滤过减少,出现少尿(<400ml/24h),严重者可无尿(<100ml/24h)。因此,CRF患者不加区别地限制水摄入或过多饮水,既可脱水也可水潴留。
(2)电解质紊乱 早期因肾小管重吸收钠能力减退而出现低钠血症,晚期因尿钠、钾、镁、磷排泄减少而出现高钠、高钾、高镁、高磷血症。CRF时因钙摄入减少和小肠吸收障碍、维生素D代谢改变及磷的蓄积等导致低血钙。高钾血症可并发严重心律失常。低钙血症可致抽搐,但当并发酸中毒时,由于血中游离钙较高,可不出现,一旦补碱纠正后,因血钙下降,即可发生抽搐。
(3)代谢性酸中毒 酸性代谢产物潴留、肾小管重吸收碳酸氢盐的能力降低、肾小管排H
 减少、肾小管造氨能力下降是代谢性酸中毒的主要原因。常表现为乏力,反应迟钝,呼吸深大,甚至昏迷。酸中毒可加重高钾血症。
减少、肾小管造氨能力下降是代谢性酸中毒的主要原因。常表现为乏力,反应迟钝,呼吸深大,甚至昏迷。酸中毒可加重高钾血症。2.各系统表现
(1)消化系统 食欲不振、厌食、恶心、呕吐、口有尿味、消化道炎症和溃疡、呕血、便血及腹泻等。由于进食少,吐泻可导致或加重水和电解质紊乱。
(2)神经系统 毒素蓄积,水、电解质和酸碱平衡紊乱等,可出现乏力、精神不振、记忆力下降、头痛、失眠、四肢发麻、肌痛、肌萎缩、情绪低落。晚期可出现构音困难、扑翼样震颤、多灶性肌痉挛、手足抽搐,进而意识模糊、昏迷。
(3)血液系统 肾脏产生促红素减少、存在红细胞生长抑制因子、红细胞寿命缩短、营养不良等是CRF时贫血的主要原因。白细胞趋化性受损、活性受抑制,淋巴细胞减少等导致免疫功能受损,易致感染。因血小板功能异常,常有出血倾向。
(4)心血管系统 血容量增加和肾素一血管紧张素一醛固酮活性增高可致血压升高,高血压、容量负荷加重、贫血等可使心功能不全,血尿素增高可致心包炎。
(5)呼吸系统 可出现过度换气,胸膜炎,肺钙化等。
(6)其他 血甘油三酯升高。血浆白蛋白降低肾脏合成1,25(OH)
 D
D 减少。甲状旁腺功能亢进。铝沉积可导致肾性骨病,表现为骨痛、近端肌无力、骨折及身高缩短。骨外钙化导致皮肤瘙痒。淀粉样物质沉着引起腕管综合征等。
减少。甲状旁腺功能亢进。铝沉积可导致肾性骨病,表现为骨痛、近端肌无力、骨折及身高缩短。骨外钙化导致皮肤瘙痒。淀粉样物质沉着引起腕管综合征等。【实验室及其他检查】
1.血液检查 ①贫血明显,血红蛋白常<80g/L,为正红细胞性贫血;②血浆白蛋白下降,多<30g/L;③血尿素氮、血肌酐升高;④酸中毒时,二氧化碳结合力下降,血气分析显示代谢性酸中毒;⑤常有低血钙、高血磷、高血钾。
2.尿液检查 尿蛋白量多少不等(随原发病和尿量而定),晚期因肾小球大部分已损坏,尿蛋白反减少。尿沉渣检查,可有不等的红细胞、白细胞和颗粒管型。尿渗透压降低,甚至为等张尿(尿比重固定在1.010左右)。
3.肾功能 ①内生肌酐清除率下降;②肾小管浓缩稀释功能下降;③肾血流量及同位素肾图示肾功能受损。
4.其他 X线、B超、CT等检查,肾脏常缩小。
【诊断】
1.诊断 原有慢性肾脏病史,出现厌食、恶心、呕吐、腹泻、头痛、意识障碍时,应考虑CRF。对只因一些常见的内科症状如乏力、厌食、恶心、胃纳不佳、贫血、高血压等就诊的患者,要排除本病的可能。肾功能检查有不同程度的减退。
2.肾功能不全的分期
(1)肾功能不全代偿期 肌酐清除率(Ccr)>50%,血肌酐(Scr)<133μmol/L(1.5mg/dl),一般无临床症状。
(2)肾功能不全失代偿期 Ccr25%~50%,Scr133~221/μmol/L(1.5~2.5mg/dl),临床上可出现轻度贫血、乏力、夜尿增多。疲劳、感染、进食蛋白质过多、服用损害肾功能的药物等可加剧临床症状。
(3)肾衰竭期——尿毒症早期 Ccr10%~25%,Scr221~442μmol/L(2.5~5.0mg/dl),临床上大多有明显贫血、消化道症状,可出现轻度代谢性酸中毒及钙磷代谢紊乱,水及电解质紊乱尚不明显。
(4)肾衰竭终末期——尿毒症晚期 Ccr<10%,Scr>442μmol/L(5.0mg/dl),临床上出现各种尿毒症症状,如明显贫血、严重恶心、呕吐以及各种神经系统并发症等。水、电解质和酸碱平衡明显紊乱。
【治疗】
1.延缓慢性肾衰竭进展的具体措施
(1)营养疗法 低蛋白低磷饮食主要通过减少残存肾小球硬化和减轻氮质血症而延缓CRF进程。控制蛋白质摄入量,应保证其基本生理需要,即每天0.5~0.6g/kg,否则易致负氮平衡和营养不良。当蛋白摄入量小于每天0.5g/kg时,应适当补充必需氨基酸或酮酸,可口服开同片(ketosteril)4~8粒,每天3次,并保证摄入足够热量。低蛋白饮食时应以高生物效价蛋白(动物蛋白)为主,但在加用必需氨基酸后,食物蛋白的种类可任选。一般CRF患者每天热量为125.52~167.36kJ/kg(30~40kcal/kg)。除了蛋白质外,碳水化合物与脂肪热量之比约为3:1。如果热量不足尚可增加蔗糖、麦芽糖与葡萄糖的摄入。饮食应保证低磷、适当的钙。维生素以B族、C、E为主。微量元素以铁、锌为主,避免摄入铝。
(2)纠正水、电解质失衡和酸中毒
1)水、钠失衡:每天入水量应为前一天尿量外加500ml左右,如出汗多或发热等,可酌情增加。水、钠潴留时用呋塞米或布美他尼等强效利尿剂,噻嗪类在Ccr<30ml/min时常无效。轻度低血钠,不必处理,若血钠<130mmol/L且有相应症状时,酌情补钠。
2)低钾血症和高钾血症:前者可口服橙汁、10%氯化钾等,但应注意尿量,少尿者慎重。CRF时常有高血钾,除控制含钾食物、药物的摄入,避免输库存血外,可用利尿剂增加排钾,可口服降血钾树脂,每次15~30g,用水100ml调服,每天1~2次,便秘时,可同服20%甘露醇30ml。当血钾>7mmol/L,用10%葡萄糖酸钙10ml静脉注射,胰岛素加入5%~10%葡萄糖液中静脉滴注,胰岛素与葡萄糖的比例为1U:(3~5)g。紧急时应血透或腹透排钾。
3)低血钙与高血磷:前者与活性维生素D
 不足有关,可口服1,25(OH)
不足有关,可口服1,25(OH) D
D (罗盖全),每天0.25~0.5μg;严重甲状旁腺功能亢进者可用1,25(OH)
(罗盖全),每天0.25~0.5μg;严重甲状旁腺功能亢进者可用1,25(OH) D
D 冲击疗法,每天2~4μg口服或静脉滴注,每周2~3次,同时口服葡萄糖酸钙或碳酸钙,应严密监测血钙浓度。低血钙抽搐时以10%葡萄糖酸钙10~20ml静脉滴注。高血磷时,可用磷结合剂如碳酸钙,随饮食服用,每天3~0g,分3次服。
冲击疗法,每天2~4μg口服或静脉滴注,每周2~3次,同时口服葡萄糖酸钙或碳酸钙,应严密监测血钙浓度。低血钙抽搐时以10%葡萄糖酸钙10~20ml静脉滴注。高血磷时,可用磷结合剂如碳酸钙,随饮食服用,每天3~0g,分3次服。4)酸中毒:口服碳酸氢钠,一般3~10g/d,分3次服。严重者,需静脉滴注5%碳酸氢钠,并根据血气分析或二氧化碳结合力结果调整用量。
(3)纠正贫血 贫血对肾脏、心血管和其他脏器均不利,故应及早开始治疗,可应用促红细胞生成素(EPO),如罗可曼2000U,每周2-3次皮下注射。纠正贫血的靶目标值为Hct33%~36%(Hb为110g/L),维持剂量因人而异,应经常检查血常规和网织红细胞。如EPO疗效不佳时,应排除缺铁、感染、慢性失血、纤维性骨炎、铝中毒等因素存在。EPO的不良反应主要有高血压、血钾升高、高凝状态等。血清铁蛋白<100ng/ml和(或)转铁蛋白饱和度<20%时可诊断为铁缺乏,应补充铁剂。如有叶酸或维生素B
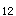 缺乏的依据,即可补充。
缺乏的依据,即可补充。(4)血管紧张素转换酶抑制剂(ACEI)和血管紧张素Ⅱ受体拮抗剂 多中心、双盲、大样本的对照试验[AIPRI试验,贝那普利(洛汀新)延缓多种病因引致慢性肾功能不全进程的试验]显示,血肌酐在130~350μmol/L范围的肾病患者,经贝那普利10mg每天1次治疗后,与对照组相比,贝那普利组达终点(定义为血肌酐水平升高至基线值2倍或需要透析治疗)的危险性降低53%。此外,贝那普利还可以降低血压和显著减少蛋白尿。ACEI治疗初期,患者的血肌酐可能暂时升高,幅度在30%~50%还是可以接受的,短期的血肌酐升高,有助于长期维护GFR。如血肌酐>350μmol/L,在未透析的情况下,最好不用ACEI,除非因其他严重情况而必须应用,要权衡利弊,谨慎选择有高度肾脏亲和力、双通道排泄的ACEI如贝那普利。此类药物常见不良反应为咳嗽和血钾升高。血管紧张素Ⅱ受体拮抗剂无咳嗽不良反应,常用氯沙坦(科素亚)50mg/d。
(5)积极控制高血压 高血压可加速肾脏病的恶化,可选用钙离子拮抗剂、ACEI、α受体阻滞剂、β受体阻滞剂,有尿者尚可用利尿剂。
(6)吸附剂治疗 氧化淀粉和其类似制剂口服后,能结合肠道内的尿素随粪便排出以降低BUN。因BUN非构成尿毒症的主要原因,故氧化淀粉的意义较局限。
2.肾脏替代疗法 主要包括维持性血液透析、腹膜透析及肾移植。透析治疗CRF的目的是:①延长患者生命;②有助于可逆急性加重因素的CRF患者度过危险期;③肾移植术前准备及肾移植后发生急、慢性排异反应,治疗失败后的保证措施。
移植肾的存活率随着新型免疫抑制剂如环孢素A、骁悉等的应用而提高,发展趋势是诱导免疫耐受而减少排异反应和干细胞移植。